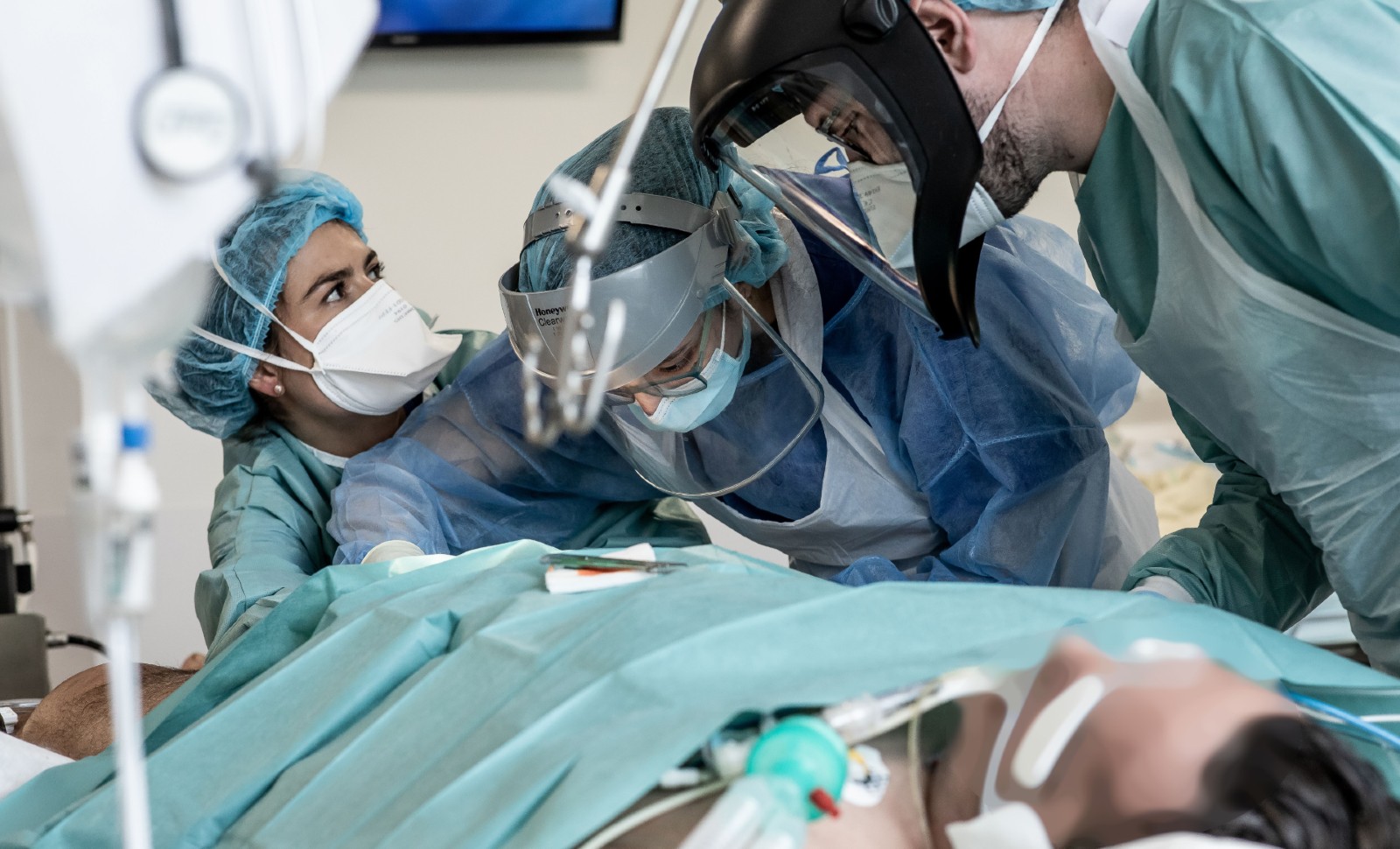
Une réorganisation prodigieuse
Depuis que le Covid-19 a fait irruption dans nos vies, l’hôpital a été l’objet d’une réorganisation prodigieuse. Celle-ci a eu pour but de suivre la progression de l’épidémie et d’anticiper les besoins à venir. Cet effort monumental est déjà derrière nous. C’est cette histoire que je vais vous raconter aujourd’hui.
Pour être au plus proche de la réalité telle que je l’ai vécue, je ne rapporterai que ce qui s’est passé à l’Assistance Publique – Hôpitaux de Paris, et plus particulièrement dans mon hôpital, la Pitié-Salpêtrière. Un prochain article traitera de la façon dont il faut maintenant sortir de la crise, et des problèmes bien particuliers qui se poseront lors du retour à la normale.
Médecins, infirmiers, aides-soignants, brancardiers, agents techniques… beaucoup changent d’unité pour renforcer les effectifs là où les patients affluent. Ils sont rejoints par des volontaires : étudiants en médecine devenus aides-soignants ou infirmiers grâce à une formation expresse, infirmiers libéraux, professionnels venus de province et logés dans les hôtels de proximité
Dès le mois de février, alors que le gouvernement tergiversait pour savoir s’il fallait ou non autoriser les élections, masquer la population ou promouvoir les gestes barrières, laisser ouvertes les écoles ou confiner tout le pays, les médecins se sont mis en mouvement. Avertis par l’évolution de l’épidémie d’abord en Chine puis en Italie, ils ont établi des plans de crise pour renforcer les services que l’on savait être en première ligne : les urgences, les réanimations, la pneumologie, les maladies infectieuses. Début mars, quand la vague touche l’Île-de-France, tout s’organise très vite. Le 19 mars, 80% des blocs opératoires sont fermés. Les chirurgiens annulent tous leur « programme froid » (opérations non urgentes) afin de libérer le personnel, anesthésistes-réanimateurs et infirmières spécialisées, qui vont travailler dans les secteurs covid+. Le nombre des lits de réanimation double en 15 jours, notamment en équipant des secteurs de soins intensifs avec du personnel et du matériel (entre autre des respirateurs) libérés par la fermeture des blocs et des salles de surveillance post-interventionnelle. Certains secteurs deviennent covid+, d’autres covid–. Les Urgences sont réorganisées avec des circuits séparés, les Samu et leurs régulateurs entrent en action, des messages sont délivrés à la population, évitant l’embouteillage mortel que l’on redoutait.
A lire aussi: France-Chine: la coopération médicale ne date pas d’hier
Cela implique un gigantesque effort de transfert des patients d’un secteur à l’autre. Les réanimations mutualisent leurs moyens et leurs patients. Au lieu d’être monothématiques (par exemple : réa cardio, réa chir, réa pneumo, réa polytrauma, réa neuro, réa neurochir, réa hépato-gastro…), elles se regroupent et se segmentent en fonction du statut covid des patients. Même chose pour les services d’hospitalisation conventionnelle, avec des regroupements de patients selon des disciplines plus ou moins proches. À noter que cette réorganisation est favorisée par l’immensité du site de la Pitié-Salpêtrière et son architecture « pavillonnaire » : notre hôpital est une véritable petite ville constituée de plusieurs bâtiments disséminés sur 31 hectares. Certains pourront ainsi devenir covid+, d’autres resteront covid–. Cela permettra de limiter au maximum la contamination entre patients, une hantise dès le début de l’épidémie. Pour augmenter encore cette segmentation indispensable, nos ouvriers érigent rapidement des cloisons en Placoplatre et fabriquent des « sas » : en effet il faudra gérer l’arrivée de patients « douteux », venus pour d’autres pathologies mais potentiellement contaminés et contagieux. Il y aura donc des zones intermédiaires, où les patients seront hospitalisés dans l’attente du résultat de leur test PCR et de leur scanner thoracique. Une fois leur statut virologique précisé, ils pourront rejoindre le secteur approprié.
La répartition entre secteur covid+ et covid– est évolutive. Chaque jour la cellule de crise recense les besoins et modifie le plan initial. Par exemple, le bâtiment réservé à la chirurgie ambulatoire a été transformé en soins intensifs covid– le 19 mars. Les blocs opératoires ont été aménagés en chambres supplémentaires, en utilisant les respirateurs et pousse-seringue normalement dédiés aux anesthésies. Cinq jours plus tard on renforce l’équipement pour en faire une véritable réanimation. Début avril, le nombre des malades en détresse respiratoire explosant, il bascule en secteur covid+ : jeu de chaises musicales entre les patients covid– et covid+, avec tout ce que cela suppose de nettoyage des locaux et de préparation du matériel ! Avec la décrue de l’épidémie, le secteur deviendra par la suite une post-réanimation pour les patients covid+ extubés. Il devrait être rendu à la chirurgie à la mi-mai.
Pour faire monter en puissance des secteurs entiers d’un jour à l’autre, le personnel aussi suit le mouvement. Médecins, infirmiers, aides-soignants, brancardiers, agents techniques… beaucoup changent d’unité pour renforcer les effectifs là où les patients affluent. Ils sont rejoints par des volontaires : étudiants en médecine devenus aides-soignants ou infirmiers grâce à une formation expresse, infirmiers libéraux, professionnels venus de province et logés dans les hôtels de proximité. Le choix d’un secteur covid+ ou covid– se fait sur la base du volontariat : les compétences de chacun, mais aussi son état physiologique voire psychologique. Ainsi les personnels âgés ou fragiles (surpoids, diabète, femmes enceintes…) rejoignent les secteurs covid–. Les jeunes, pleins de vaillance, se dirigent majoritairement vers les secteurs covid+ où le risque de contamination est plus élevé. Une minorité expérimente le télétravail – notamment les secrétariats.
Ceux qui travaillent dans des secteurs à l’arrêt changent de spécialité (j’ai croisé un de mes anciens étudiants, devenu ophtalmologiste, aux Urgences de médecine générale) ou donnent un coup de main dans les services en tension. Ainsi les chirurgiens ont constitué une cellule « pirouette » : deux fois par jour ils viennent dans les réanimations aider au retournement des patients qu’il faut positionner alternativement sur le dos et sur le ventre (compte tenu de tous les tuyaux qui équipent ces malheureux profondément sédatés, il faut être cinq et cela prend environ 20 minutes par patient !). Certains se sont engagés au Covidom, la structure de télésurveillance de l’APHP, qui assure le suivi et la prise en charge à domicile de pas moins de 40 000 patients atteints ou suspects de covid. D’autres rejoignent le programme Dynamo, qui assure des transferts de malades vers les réanimations de province, par trains médicalisés ou hélicoptères. D’autres encore se consacrent aux études cliniques, organisant le recueil des données pour les essais consacrés au covid, en particulier pour les nouveaux traitements. Il y a aussi une cellule « bibliographie » : chaque jour, elle épluche toute la littérature médicale sur le sujet (des dizaines d’articles en « preprint »), en fait la synthèse et la présente de manière simple et claire. Tous les médecins reçoivent quotidiennement cette synthèse sur leur messagerie… La meilleure façon de ne pas décrocher sur le plan scientifique au sujet de cette maladie nouvelle où les progrès des connaissances sont fulgurants.
Toutes ces initiatives et ces décisions remontent vers la cellule de crise, qui gère l’hôpital en temps réel. Tous les soirs, tout le monde reçoit par email le bilan de la journée : nombre de malades hospitalisés dans les différents secteurs, nombre de lits disponibles, organisation des services cliniques et paracliniques, évolutions à venir, informations diverses.
A lire aussi: Quand le drame du Covid se précise: le Syndrome de Détresse Respiratoire Aigu (SDRA)
Le plus intéressant ici est que cet immense effort d’organisation, qui voit des services entiers apparaître en une journée, des transferts inédits de personnel et de matériel se concrétiser avant même qu’ils soient en projet, cet effort admirable doit tout aux soignants, médecins et cadres de santé, et rien ou presque aux administratifs. C’est de la base qu’émanent analyses des besoins et propositions d’action. Tétanisée par l’ampleur de la crise et la crainte des conséquences de mauvaises décisions, l’administration reste prudemment en retrait. Elle a perdu son ambition organisatrice, ne parle plus de management, de business plan, de discipline budgétaire ni de compression de personnel. Elle se met au service des demandes médicales, revenant à ce que d’aucuns considèrent comme son cœur de métier, l’intendance. Dans ce rôle qu’ils n’auraient jamais dû quitter, les administratifs font merveille. Ils luttent contre la pénurie de matériel, de masques, de médicaments. Ils diligentent immédiatement les travaux qui leur sont réclamés. Ils rendent possible ce qui était impossible hier encore : téléconsultation, installation de matériel informatique, transfert et recrutement instantané de personnel, heures supplémentaires, livraison de repas aux soignants, signalétique, information, logistique en tout genre. Les lignes de crédit se fluidifient, le personnel afflue, tous les blocages se lèvent comme par miracle. Les cadres de santé, d’ordinaire tiraillés entre leur fonction soignante d’origine et leur mission d’encadrement, se rangent résolument du côté des soins, écoutant les suggestions des équipes et s’étonnant de pouvoir si facilement leur répondre par la positive. Les infirmières hygiénistes notamment sont très sollicitées. Les services techniques, le biomédical, la pharmacie, la lingerie, la restauration, la gestion des déchets… tous rivalisent d’inventivité pour faire fonctionner quand même les services de soins, malgré les tensions sur les approvisionnements. Il faut gérer les dons (par exemple le gel hydro-alcoolique siglé LVMH), les achats démultipliés, réparer en urgence les matériels, imaginer des solutions alternatives pour pallier ce qui défaille (comme des surblouses taillées dans des sacs poubelle et des visières faites par imprimantes 3D). On en revient à l’unité de base du fonctionnement hospitalier, le service, oubliant les pôles, DMU et autres monstruosités qui avaient été élaborées par les différents « plans de restructuration ». Et, ô merveille, les services coopèrent, les chefs de service se parlent, les équipes travaillent ensemble. Des groupes WhatsApp se sont constitués spontanément, sur lesquels fleurissent initiatives, propositions et conseils. Anesthésistes-réanimateurs et réanimateurs médicaux se sont réconciliés, c’est dire le rapprochement quasi miraculeux que cette crise a opéré entre ennemis héréditaires !
Doit-on conclure de tout cela que tout est pour le mieux dans le meilleur des mondes ? Évidemment non. Des difficultés persistent çà et là, et le personnel a souvent du mal à suivre le rythme effréné qui est le propre de cette période si particulière. Les équipes sont soumises à une forte pression, les cadences de travail sont souvent dures, tous les médias en ont abondamment parlé. Mais il faut bien comprendre que le recentrage de l’hôpital sur ses missions de soin est accueilli avec enthousiasme par les personnels médicaux et paramédicaux. Le moral des troupes n’est peut-être pas au beau fixe, mais la plupart des soignants retrouvent le sourire quand ils comparent leur situation d’actifs à celle, terriblement passive, des confinés. Quand on travaille à l’hôpital, on sort de chez soi et on a une vie au fond assez normale. Une vie professionnelle, une vie relationnelle, une vie sociale. On est au cœur de l’action. Chacun peut vérifier la pertinence de cette réflexion de Voltaire : « L’homme est né pour l’action, comme le feu tend en haut et la pierre en bas. N’être point occupé et n’exister pas est la même chose pour l’homme. Toute la différence consiste dans les occupations douces ou tumultueuses, dangereuses ou utiles. » Eh bien ! nous autres soignants sommes tout accaparés par nos occupations tumultueuses et fort utiles à la société, ce qui nous met dans une situation plutôt confortable et même enviable. Nous existons, nous sommes vivants. Les applaudissements de 20h sont peut-être un peu ridicules, mais il serait faux de dire que nous y sommes complètement insensibles. La société reconnaît nos mérites ; on parle de nous ; les messages de soutien affluent ; les cadeaux mêmes se déversent dans les services – cadeaux de particuliers ou d’entreprises, comme des repas et des friandises. Et puis on peut se déplacer presque librement. La possession de la carte professionnelle se révèle un précieux sésame : exhibée devant les policiers, elle ouvre les portes mieux que n’importe quelle attestation dérogatoire, attirant même des remerciements empressés. « Passez Docteur, je vous en prie ! Et merci pour ce que vous faites ! » me dit poliment un flic que je rencontre au gré de mes promenades à vélo dans un Paris débarrassé de ses voitures. Qui prétendrait être insensible à ces témoignages de sympathie ?
Bien sûr, certains parmi nous sont fatigués. Mais la fatigue fait déjà partie de nos vies, hors de toute crise sanitaire. Notamment pendant les premières années, où les jeunes médecins sont soumis à la rude épreuve de l’internat, avec des gardes qui s’enchaînent et des horaires à rallonge. Rien de bien neuf pour nous de travailler dans l’urgence, et la pression, et l’épuisement ! Mon filleul, étudiant en médecine devenu infirmier de nuit (vous lirez bientôt son témoignage dans Causeur), vient de m’envoyer des photos prises dans son service. On y voit l’équipe devant les scopes utilisés pour la surveillance des patients. Cela m’a renvoyée trente ans en arrière. Externe en cardiologie, j’étais astreinte à un rythme de garde éreintant : une nuit par semaine, intercalée entre deux journées normales – à l’époque, il n’y avait pas de « repos de sécurité ». Notre rôle était de surveiller la quinzaine de patients connectés par des électrodes à des écrans, tous centralisés dans une salle de contrôle. Si une alarme sonnait il fallait se précipiter au chevet du malade pour s’assurer qu’il ne faisait pas un arrêt cardiaque, ou plus souvent pour recoller une électrode qu’il avait arrachée en se tournant. Nous avions de simples chaises face à la rangée d’écrans, que nous disposions comme nous le pouvions pour pouvoir nous étendre un peu. Une nuit, alors que je somnole dans cette position précaire, je suis réveillée par le patron. À cette heure tardive il fait un tour dans le service avant de rentrer chez lui. Je saute sur mes pieds, confuse d’avoir été prise en faute. « Repose-toi, me dit-il gentiment. Il faut tenir le coup tu sais ! » C’est ainsi que nous avons vécu pendant des années, externat puis internat encore plus harassant. Et nous avons tenu le coup, effectivement. Alors la crise du covid…
A lire aussi, du même auteur: Confinez-vous, déconfinez-vous qu’ils disaient!
Quant aux paramédicaux, ils sont eux aussi bien habitués aux cadences infernales, avec des ratios patients/infirmier (ou aide-soignant) qui sont déjà au bord de la rupture en temps ordinaire. Soutenus par des recrutements instantanés qu’ils n’auraient jamais cru possibles, ils s’émerveillent de pouvoir enfin se consacrer pleinement à chaque malade.
Notons d’ailleurs que toutes les disciplines ne sont pas logées à la même enseigne. Ceux qui sont au centre de l’ouragan, comme les réanimateurs, sont aussi les plus choyés et les plus satisfaits d’eux-mêmes. Après le rush des premiers jours, ils ont bénéficié de renforts appréciables et travaillent désormais dans d’excellentes conditions, matérielles et morales – la difficulté d’approvisionnement en matériel technique et d’équipement de protection individuel mise à part. Ils font ce qu’ils savent faire, avec l’efficience qui est liée à leur compétence propre. En revanche, les praticiens qui se sont effacés, comme les chirurgiens, souffrent de rester en périphérie de la grande bataille. Ils ont dû fermer des salles d’hospitalisation et d’opération. Ils ont renvoyé leurs étudiants et une partie de leur personnel. Il n’y a plus de réunion d’équipe, de staff multidisciplinaire, de séances de bibliographie ni autre travail académique. Les consultations sont à l’arrêt, il faut se contenter d’appeler les patients au téléphone ou se mettre à la téléconsultation, avec toutes les limites que cela implique (difficulté d’accès à l’imagerie par exemple). Le vide est bien présent, dans les têtes comme dans les couloirs, désertés par les malades et même les familles – toutes les visites ont été interdites, ce qui entraîne un calme presque sinistre autour et dans les chambres. D’ailleurs, on ne fait plus non plus « la visite », ce grand rituel qui scande la vie de l’hôpital universitaire. Chaque praticien vient voir ses patients en particulier, en restant à bonne distance des autres. Pour éviter les contaminations en cascade, on a même recommandé aux médecins de rester chez eux les jours où ils n’étaient pas absolument requis par leurs tâches. Pour le coup, voilà que certains ont goûté aux joies du confinement !
La gratification apportée par l’élan collectif fait passer outre bien des souffrances. Le simple fait d’être au centre du jeu et d’avoir retrouvé un rôle décisionnaire dans notre métier est une joie !
Les médias ont beaucoup mis l’accent sur le côté sacrificiel des soignants partis au front sans matériel de protection adapté, avec le risque de contamination planant au-dessus de leur tête. C’est à la fois vrai et faux. Dans les grands hôpitaux comme le mien, contrairement à ce qui s’est passé dans les EHPAD et en ville, l’intendance a plutôt bien suivi. Au début de l’épidémie il y a eu des vols de masques, ce qui a nécessité de mettre sous clé les précieuses ressources. Effectivement les protections ont dû être rationnées pour éviter de se trouver à court, avec un turnover des blouses, gants et masques moins rapide qu’on ne le souhaiterait. Mais les soignants les plus quotidiennement exposés aux malades se sont vite habitués et sont devenus assez insouciants au danger de contamination pour eux-mêmes. À cela deux raisons : d’une part l’habituel détachement du soignant par rapport à la maladie qui affecte le soigné. Quand on est médecin ou infirmier, on voit des horreurs toute la journée. Psychologiquement, on tient parce qu’on fait une stricte séparation entre « eux » (les malades) et « nous » (les bien-portants). Cette séparation relève de la pensée magique, du wishful thinking (« pensée désidérative » en bon français) : « prise de décision et formation de croyances sur ce qu’il est agréable d’imaginer, plutôt que sur des faits réels, des preuves ou la rationalité. C’est un produit de la résolution des conflits psychiques entre réalité et désir, fondé sur un biais d’optimisme. » Pour les soignants, être hypocondriaque n’est pas une option – ceux qui le sont craquent et changent de voie professionnelle. D’autre part notre prétendu courage face au covid est aussi argumenté par une approche rationnelle du risque. On a vite compris que tous n’avaient pas la même probabilité de développer une forme grave de la maladie. Les personnes jeunes, minces, en bonne santé, sont très peu à risque. Et les femmes, qui sont si nombreuses dans les professions de santé ! Je nous vois encore, groupe de chirurgiens et aides-soignants de bloc opératoire revenant de la réanimation où nous avons été faire faire la « pirouette » aux malades les plus graves, interrogés par les collègues : « – Alors, ils sont comment les malades en réa covid ? – Plutôt des hommes, pas très jeunes ! Et gros ! » Nous nous regardons tous : plus de filles que de garçons, aucun de plus de 55 ans, poids moyen 60 kilos tout mouillé ! Ouf tout va bien, « ce n’est pas nous » ! Certains d’entre nous ont déjà été malades (3 chirurgiens sur 15 dans mon service, un peu plus de réanimateurs), aucun n’a été gravement atteint. Passés une brève durée d’éviction, ils sont vite revenus au front, bien contents « d’être passés par là » et d’être probablement immunisés. Reste la crainte d’une contamination de leurs proches, en particulier de leurs parents âgés. La plupart restent prudemment à distance des membres fragiles de leur famille. Une minorité brave le mauvais sort, convaincu qu’on meurt autant et même plus de solitude et de désespoir que d’un méchant virus.
A lire aussi, Gil Mihaely: L’économie de la santé existe, le coronavirus l’a rencontrée
Ainsi l’hôpital, lieu de la crise, se révèle aussi très résilient à la crise. Nous sommes des professionnels de la crise. La crise est notre vocation. Alors en période de crise, nous sommes dans notre élément. Il y a là la satisfaction cosmique d’être à sa place. La gratification apportée par l’élan collectif fait passer outre bien des souffrances. Le simple fait d’être au centre du jeu et d’avoir retrouvé un rôle décisionnaire dans notre métier est une joie.
Mais cet élan ne saurait durer. L’épidémie va se terminer, ou au minimum se ralentir. La sortie de crise se fera-t-elle par le haut ? Le monde d’après saura-t-il bénéficier des enseignements de ce drame ? Ou retombera-t-on dans l’ornière qui usait le personnel soignant et le poussait de plus en plus souvent dans la rue ? La crise de l’hôpital battait son plein quand nous avons plongé dans la crise du covid. Allons-nous retrouver nos blocages, nos frustrations, nos découragements, dès l’épidémie sous contrôle ? C’est ce que nous verrons dans un article suivant : « sortir de la crise ».
>>> Lire la deuxième partie <<<
Causeur ne vit que par ses lecteurs, c’est la seule garantie de son indépendance.
Pour nous soutenir, achetez Causeur en kiosque ou abonnez-vous !